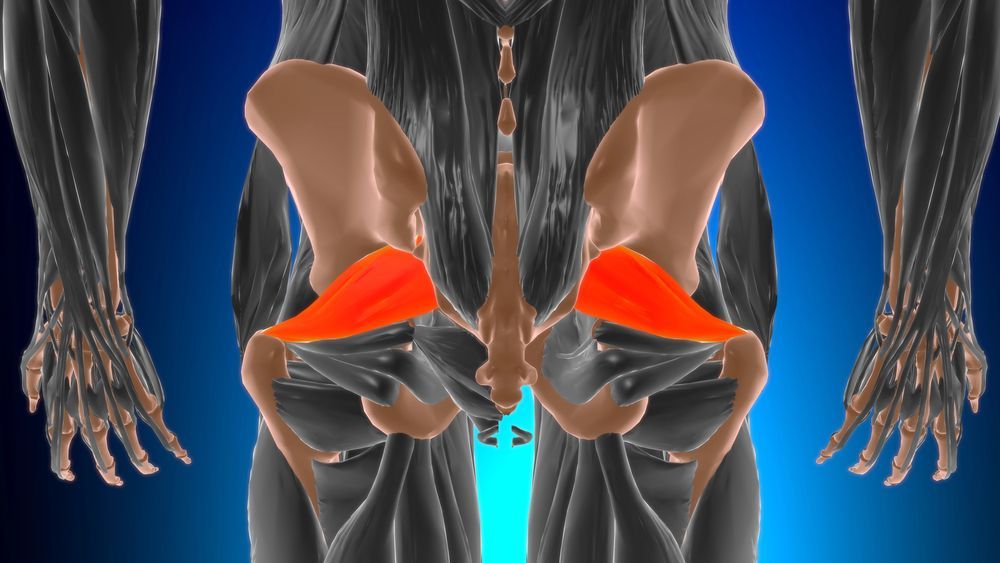
Dolore al gluteo da seduti: e se non fosse sciatica?
Dolore profondo al gluteo che peggiora stando seduti? Potrebbe essere sindrome del piriforme, non sciatica. Scopri come riconoscerla e curarla.
The body content of your post goes here. To edit this text, click on it and delete this default text and start typing your own or paste your own from a different source.
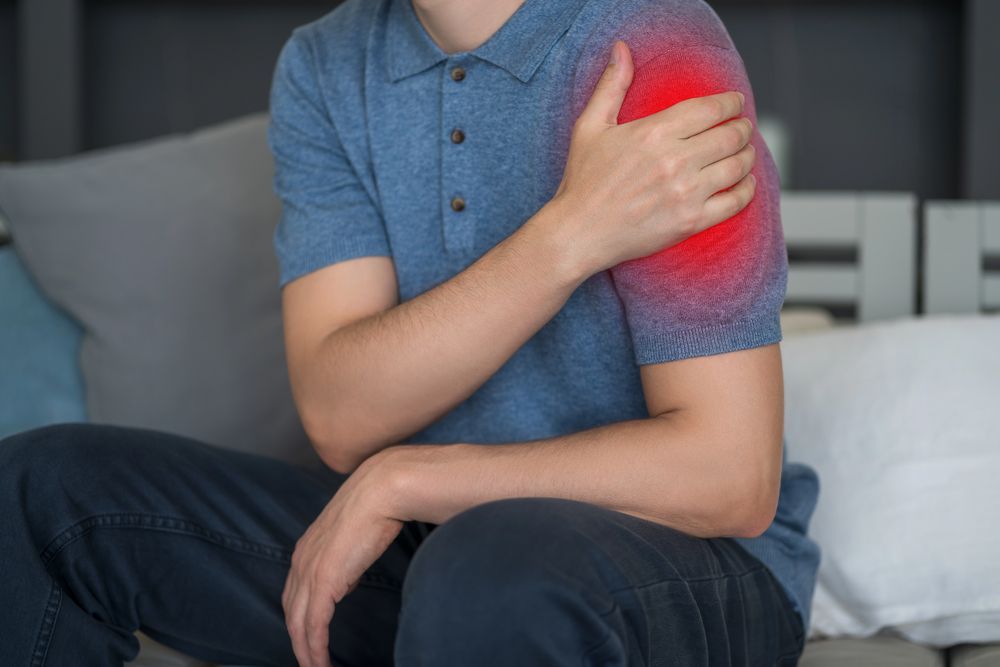
Introduzione Arriva di notte, spesso. Ti svegli perché non riesci a trovare una posizione che non faccia male, ti giri dall'altro lato e dopo un po' ricomincia. Di giorno è più sopportabile, ma sollevare il braccio sopra la testa è diventato un problema — al supermercato, in palestra, mentre ti vesti. E poi quel dolore sordo che si irradia lungo il braccio, che a volte confonde anche chi vi è vicino: «ma ce l'hai alla spalla o al collo?». La periartrite della spalla — o più precisamente la tendinopatia della cuffia dei rotatori, che è il termine che la letteratura internazionale preferisce oggi — è una delle cause più frequenti di dolore muscolo-scheletrico negli adulti. Colpisce chi fa sport, chi lavora con le braccia alzate, ma anche chi trascorre ore al computer con postura scorretta o chi semplicemente ha superato i 50 anni. Nel nostro Centro a Saluzzo trattiamo molti pazienti con questa diagnosi, e la prima cosa che diciamo loro è questa: nella grande maggioranza dei casi non è necessaria la chirurgia. Con il percorso giusto — che combina valutazione clinica precisa, fisioterapia strutturata e, quando indicato, onde d'urto o laser — si può recuperare in modo significativo. Ma bisogna affrontarla nel modo corretto, non aspettare che passi da sola. Periartrite o tendinopatia della cuffia: facciamo chiarezza Il termine «periartrite scapolo-omerale» è ancora molto usato dai pazienti e dai medici di base, ma in realtà è un termine generico ormai in parte superato. Indica genericamente un'infiammazione o degenerazione dei tessuti molli intorno alla spalla — tendini, borse, legamenti — senza specificare quale struttura sia coinvolta. Nella pratica clinica, quando parliamo di periartrite della spalla ci riferiamo quasi sempre a un problema a carico della cuffia dei rotatori. La cuffia dei rotatori è un gruppo di quattro muscoli — sovraspinoso, infraspinoso, sottoscapolare e piccolo rotondo — i cui tendini avvolgono la testa dell'omero come un manicotto e la stabilizzano nella cavità glenoidea. È la struttura che permette alla spalla di ruotare e sollevare il braccio in modo preciso. Quando uno o più di questi tendini si infiammano (tendinite), degenerano (tendinosi), sviluppano depositi di calcio (tendinite calcifica) o si lesionano parzialmente o completamente, il risultato è il quadro che i pazienti descrivono come «periartrite». La distinzione tra queste forme non è puramente accademica: influenza il trattamento. Una tendinite calcifica, per esempio, risponde in modo eccellente alle onde d'urto focali. Una tendinosi cronica senza calcificazioni si tratta diversamente, con un protocollo di carico progressivo. Una lesione parziale o completa del sovraspinoso richiede una valutazione più attenta per decidere se il percorso conservativo è sufficiente o se è necessario un consulto chirurgico. Quanto è diffuso il dolore alla spalla Il dolore alla spalla è il terzo disturbo muscolo-scheletrico più comune dopo il mal di schiena e il dolore cervicale. Una revisione sistematica pubblicata su Scandinavian Journal of Rheumatology (Luime et al., 2004) riporta una prevalenza annua del dolore di spalla nella popolazione generale compresa tra il 9% e il 26%. La prevalenza lifetime raggiunge il 70% secondo i dati più recenti — il che significa che sette persone su dieci avranno almeno un episodio significativo di dolore alla spalla nel corso della vita. La tendinopatia della cuffia dei rotatori — che comprende impingement, tendinosi, tendinite calcifica e rotture parziali — rappresenta la causa più frequente di questo dolore negli adulti. Un'analisi sistematica della letteratura (Littlewood et al., Shoulder & Elbow, 2013) stima un'incidenza annua della tendinopatia della cuffia tra lo 0,3% e il 5,5% nella popolazione generale, con valori molto più alti nelle popolazioni lavorative esposte a lavori sopraspalla. I fattori di rischio meglio documentati sono l'età oltre i 50 anni — con un odds ratio di 3,31 rispetto ai soggetti più giovani — il diabete mellito, e il lavoro con il braccio sollevato sopra i 90 gradi per periodi prolungati. Quest'ultimo aspetto riguarda molte categorie lavorative comuni nella nostra area: agricoltori, imbianchini, carpentieri, operai metalmeccanici. Come si presenta e come la valutiamo Il sintomo principale è il dolore nella parte laterale della spalla, spesso con irradiazione lungo il braccio fino al gomito. Si aggrava tipicamente con i movimenti di sollevamento del braccio — soprattutto in un arco compreso tra i 60° e i 120° di abduzione, il cosiddetto arco doloroso — e di rotazione interna. La notte è quasi sempre il momento peggiore: dormire sul lato colpito è spesso impossibile, e il dolore si manifesta anche sdraiati sul lato opposto per via della posizione del tendine. La rigidità mattutina è frequente, così come la difficoltà nei gesti quotidiani che richiedono di portare il braccio dietro la schiena — allacciarsi il reggiseno, prendere il portafogli dalla tasca posteriore dei pantaloni — o di sollevare oggetti sopra la testa. Quando ci arriva un paziente con dolore alla spalla, non ci limitiamo al punto di dolore. La nostra valutazione iniziale esamina l'intera spalla: la mobilità attiva e passiva, la forza dei singoli muscoli della cuffia, la stabilità scapolare, la presenza di arco doloroso, i test clinici specifici per ciascun tendine (Neer, Hawkins-Kennedy, Jobe per il sovraspinoso, lag signs per le lesioni). Valutiamo anche il rachide cervicale, perché molti dolori riferiti alla spalla hanno origine nel collo — e trattare la spalla quando il problema è al collo è tempo perso. Per la diagnosi differenziale strumentale, l'ecografia muscolo-tendinea è il nostro strumento di prima scelta: permette di visualizzare i tendini della cuffia in modo dinamico, identificare calcificazioni, borsiti, lesioni parziali. La risonanza magnetica viene riservata ai casi in cui si sospetta una lesione completa o quando la clinica non è chiara. Perché compare: le cause più frequenti Sovraccarico e degenerazione tendinea La causa più comune è il sovraccarico meccanico ripetuto. Il tendine del sovraspinoso, in particolare, transita in uno spazio ristretto tra la testa dell'omero e l'acromion durante il sollevamento del braccio. Quando questo spazio si riduce — per postura scorretta, per debolezza muscolare che altera la cinematica della spalla, per modificazioni degenerative dell'acromion — il tendine viene compresso ripetutamente e risponde con infiammazione e poi degenerazione. Tendinite calcifica La tendinite calcifica del sovraspinoso — caratterizzata da depositi di calcio nel ventre del tendine — è una forma specifica con una storia naturale propria: passa attraverso una fase pre-calcifica (spesso asintomatica), una fase di formazione del deposito (con dolore crescente), e una fase di riassorbimento che può essere la più dolorosa, ma anche quella in cui il tendine guarisce spontaneamente. Non tutte le calcificazioni producono dolore, e molte si riassorbono da sole nel tempo. Quando però il deposito è importante e il dolore è significativo e persistente, le onde d'urto focali sono il trattamento di riferimento. Fattori posturali e muscolari Una scapola che non si muove correttamente durante il sollevamento del braccio — per debolezza del dentato anteriore o del trapezio inferiore — riduce lo spazio subacromiale e aumenta il rischio di impingement. Ore alla scrivania con il capo proteso in avanti, spalle arrotondate e petto chiuso creano condizioni di accorciamento dei muscoli anteriori e indebolimento di quelli posteriori che, nel tempo, alterano l'equilibrio della spalla. Questo è uno dei motivi per cui il trattamento della periartrite non si esaurisce mai con la sola fisioterapia strumentale: deve necessariamente includere un lavoro attivo sulla postura e sulla muscolatura scapolare. Come la trattiamo: l'approccio del nostro team Quando una persona con dolore alla spalla si affida a noi, costruiamo un percorso che tiene conto della fase della patologia, dell'intensità del dolore, della struttura coinvolta e degli obiettivi del paziente. Non esiste un protocollo unico: una tendinite calcifica acuta si gestisce diversamente da una tendinosi cronica in un lavoratore sopraspalla. Esercizio terapeutico: il trattamento fondamentale La ricerca scientifica è chiara: il trattamento di prima linea per la tendinopatia della cuffia dei rotatori è l'esercizio terapeutico. Una Clinical Practice Guideline pubblicata su Journal of Orthopaedic and Sports Physical Therapy nel 2025 raccomanda l'esercizio — con o senza terapia manuale e altri interventi — come componente centrale della gestione non chirurgica. I dati a lungo termine mostrano risultati equivalenti tra esercizio e chirurgia a 4-8 anni di follow-up, con la differenza che l'esercizio ha costi inferiori, nessun rischio operatorio e benefici posturali e muscolari più ampi. Nel nostro programma di esercizi lavoriamo su tre livelli: rinforzare i rotatori della spalla — in particolare i rotatori esterni, spesso insufficienti — rieducare il controllo scapolare, e migliorare la postura del tratto cervico-dorsale. La progressione parte da esercizi isometrici nelle fasi di maggiore irritabilità, avanza verso il rinforzo in catena cinetica aperta, e culmina nel ritorno alle attività funzionali specifiche del paziente. Onde d'urto: la scelta per le calcificazioni e le tendinopatie croniche Le onde d'urto focali sono il trattamento strumentale con la base di evidenza più solida per la tendinite calcifica della spalla. Agiscono direttamente sul deposito calcifico: nella fase in cui il calcio è ancora in forma gel (non cristallizzato) le onde d'urto ne facilitano il riassorbimento; nelle calcificazioni più strutturate agiscono sulle zone pericalcifiche, riducendo l'infiammazione e il dolore. Nel nostro Centro disponiamo sia di onde d'urto radiali che focali: la scelta tra le due dipende dalla profondità e dalla natura del bersaglio terapeutico. Per le tendinopatie croniche senza calcificazioni, le onde d'urto radiali completano efficacemente il programma di esercizi, stimolando la neoangiogenesi nel tendine degenerato e modulando la risposta dolorifica cronica. Laser ad alta potenza Il laser ad alta potenza che utilizziamo nel nostro Centro è particolarmente utile nelle fasi acute e subacute della periartrite, quando il dolore è elevato e l'irritabilità rende difficile il lavoro manuale e l'esercizio. L'energia laser penetra in profondità nei tessuti della spalla, riducendo l'infiammazione a livello della borsa subacromiale e dei tendini della cuffia, e modulando la risposta algica. Lo usiamo spesso nelle prime sedute del percorso, per preparare il terreno al lavoro attivo. Terapia manuale Il lavoro manuale sulla spalla comprende mobilizzazioni della gleno-omerale per recuperare l'escursione articolare completa, tecniche di allungamento della capsula posteriore — spesso retratta nelle periartrite croniche — e lavoro sui muscoli periscapolari. Quando il rachide cervicale o dorsale contribuisce al quadro, includiamo mobilizzazioni vertebrali nel programma. La terapia manuale non sostituisce l'esercizio, ma crea le condizioni meccaniche ottimali per praticarlo in modo efficace. Ultrasuoni ad alta frequenza Gli ultrasuoni ad alta frequenza disponibili nel nostro Centro vengono impiegati come supporto al trattamento manuale nelle borsiti subacromiali acute e nelle fasi di maggiore edema tendineo. Agiscono riducendo l'edema e favorendo il rimodellamento del tessuto connettivo nelle strutture periarticolari. Quando è necessario un consulto ortopedico Nel nostro lavoro quotidiano sappiamo riconoscere quando una periartrite della spalla va oltre le nostre competenze e richiede una valutazione ortopedica specialistica. I segnali che ci orientano verso un consulto sono: deficit di forza progressivo e significativo nei movimenti di rotazione o abduzione, che può indicare una lesione completa della cuffia; mancato miglioramento dopo un percorso conservativo adeguato di 3-4 mesi; dolore notturno molto intenso che non risponde al trattamento; storia di trauma diretto alla spalla. Una lesione completa del sovraspinoso non sempre richiede chirurgia — l'età, il livello di attività e la funzionalità residua sono determinanti nella decisione — ma merita sempre una valutazione ortopedica che integri la nostra prospettiva fisioterapica. Collaboriamo con medici di riferimento nella zona per garantire la continuità del percorso quando serve. Come lavoriamo nel nostro Centro a Saluzzo Quando ci arriva un paziente con periartrite della spalla, la prima cosa che facciamo è ascoltare. Come è iniziato il dolore, quando è peggiore, cosa non riesce più a fare che prima faceva senza pensarci. Poi valutiamo: la spalla nella sua globalità, la scapola, il collo, la postura. Il percorso che costruiamo insieme tiene conto di queste informazioni. Nella nostra esperienza, chi lavora sopraspalla ha bisogno di un approccio diverso da chi fa sport con la spalla, che ha bisogno di un approccio diverso da chi ha sviluppato la periartrite in modo insidioso dopo anni di postura scorretta alla scrivania. Il nostro obiettivo non è solo ridurre il dolore nell'immediato, ma capire perché si è sviluppato e lavorare su quella causa, in modo che non si ripresenti. Siamo un team che lavora in modo integrato: fisioterapisti, osteopati e medici collaborano per garantire che ogni paziente abbia il percorso più appropriato per la sua situazione specifica. Quando il dolore alla spalla è complesso — quando si sovrappongono componenti cervicali, posturali e tendinee — questa integrazione fa la differenza. Il nostro Centro si trova in Via Revello 38/M a Saluzzo. Se hai dolore alla spalla che dura da più di qualche settimana, che peggiora di notte o che limita i movimenti quotidiani, contattaci per una prima valutazione. Serviamo i pazienti di Saluzzo e di tutta la provincia di Cuneo — Cuneo, Savigliano, Verzuolo, Racconigi e dintorni. Quanto dura e cosa aspettarsi La prognosi della periartrite della spalla con trattamento conservativo adeguato è generalmente buona, ma richiede pazienza. Le tendiniti acute semplici rispondono in 4-8 settimane. Le tendinopatie croniche o le forme associate a calcificazioni importanti richiedono generalmente 3-6 mesi di percorso strutturato prima di ottenere un recupero significativo e stabile. Un dato che condividiamo sempre con i nostri pazienti: fino al 50% dei pazienti con tendinopatia della spalla presenta ancora dolore significativo a 6-12 mesi dal primo episodio se il trattamento non è stato adeguato. Questo non è un destino inevitabile — è il risultato dell'attesa o di percorsi generici. Con un approccio personalizzato e strutturato i risultati sono significativamente migliori. La prevenzione delle recidive passa attraverso il mantenimento degli esercizi di rinforzo, la correzione della postura lavorativa, e l'attenzione ai segnali precoci di riacutizzazione. Gli esercizi che insegniamo durante il percorso non sono da smettere quando il dolore passa: sono uno strumento di mantenimento a lungo termine. Contattaci Se hai dolore alla spalla che non migliora, che ti sveglia di notte, o che limita i movimenti quotidiani, il nostro team al Centro Medico Pagge Dallarovere di Saluzzo è a disposizione per una valutazione personalizzata. Non aspettare che si cronicizzi: prima si interviene, più è semplice il percorso di recupero. Centro Medico Pagge Dallarovere Via Revello 38/M – Saluzzo (CN) Telefono: 3792121411 Fonti e riferimenti scientifici Luime JJ, Koes BW, Hendriksen IJ, et al. Prevalence and incidence of shoulder pain in the general population: a systematic review. Scand J Rheumatol. 2004;33(2):73-81. PMID: 15163104. Littlewood C, May S, Walters S. Epidemiology of rotator cuff tendinopathy: a systematic review. Shoulder Elbow. 2013;5(4):256-265. doi:10.1111/sae.12028. Minns Lowe CJ, Moser J, Barker K. Conservative management of rotator cuff related shoulder pain: an update of a systematic review and meta-analysis. J Orthop Sports Phys Ther. 2020;50(11):594-612. PMID: 32791913. Roy JS, Braën C, Leblond J, et al. Diagnostic accuracy of ultrasonography, MRI and MR arthrography in the characterisation of rotator cuff disorders. Br J Sports Med. 2015;49(20):1316-1328. PMID: 25480887. Rotator Cuff Tendinopathy Diagnosis, Nonsurgical Medical Care, and Rehabilitation: A Clinical Practice Guideline. J Orthop Sports Phys Ther. 2025;55(4):235-274. doi:10.2519/jospt.2025.13182.
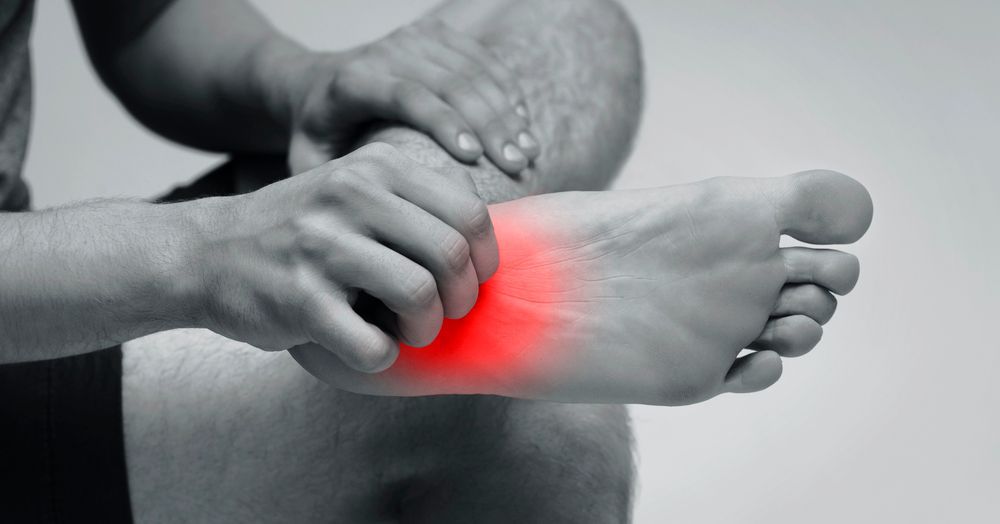
Introduzione Il primo passo del mattino. Quello che fai appena i piedi toccano terra, ancora mezzo addormentato. Per chi ha la tallonite, quel momento è diventato un piccolo calvario quotidiano: una fitta acuta sotto il tallone, quasi come calpestare un chiodo, che si attenua dopo qualche minuto di camminata ma torna puntuale ogni mattina. E poi di nuovo alla fine della giornata, dopo ore in piedi o dopo una camminata più lunga del solito. La tallonite — termine popolare che in medicina corrisponde principalmente alla fascite plantare, o più correttamente fasciopatia plantare — è una delle patologie del piede più diffuse. Non è grave nel senso clinico del termine, ma è persistente, fastidiosa, e ha una tendenza spiccata a cronicizzarsi se non viene gestita nel modo giusto. Il problema è che molte persone aspettano mesi prima di farsi vedere, convinte che prima o poi passi da sola. A volte è così. Più spesso, però, l'attesa trasforma un problema trattabile in poche settimane in qualcosa che richiede mesi di lavoro. Questo articolo spiega cosa succede nel tallone, perché il dolore è così tipicamente peggiore al mattino, e perché le onde d'urto sono oggi considerate il trattamento di riferimento per i casi cronici. Cosa si infiamma e perché si chiama "fascite" Sotto il piede corre una struttura fibrosa robusta che collega il calcagno alle dita: si chiama fascia plantare, o aponeurosi plantare. Il suo compito è sostenere l'arco longitudinale del piede, distribuire i carichi durante la camminata e ammortizzare ogni impatto con il suolo. È una struttura che lavora senza sosta, ogni giorno, ad ogni passo. Quando i carichi superano la capacità di tolleranza della fascia — per un aumento improvviso dell'attività, per un cambiamento di calzature, per un'alterazione della biomeccanica del piede, o semplicemente per il logoramento degli anni — si producono microlesioni ripetute nel punto in cui la fascia si inserisce sul calcagno. Il termine "fascite" descrive l'infiammazione di questo sito di inserzione; la letteratura più recente preferisce però il termine "fasciopatia", perché nei casi cronici il processo è più degenerativo che infiammatorio — simile a quanto accade nelle tendinopatie. La distinzione non è solo accademica: capire se si tratta di una fase acuta infiammatoria o di una fase cronica degenerativa cambia le scelte terapeutiche. Le onde d'urto, per esempio, sono particolarmente efficaci nella fase degenerativa, mentre nelle primissime settimane di esordio acuto si privilegia una gestione più conservativa. Accanto alla fascite plantare, il dolore al tallone può avere altre cause: la spina calcaneare — una piccola formazione ossea che si sviluppa nel punto di inserzione della fascia, spesso asintomatica di per sé — la tendinopatia del tendine d'Achille, le borsiti, le fratture da stress. Una valutazione clinica accurata permette di distinguere tra questi quadri, che richiedono approcci differenti. Chi colpisce e quanto è frequente La fascite plantare è la causa più frequente di dolore al tallone nella popolazione adulta. Una revisione sistematica di revisioni sistematiche pubblicata sulla rivista Life (Rhim et al., 2021, PubMed/MDPI), che ha analizzato 96 revisioni sistematiche e meta-analisi, stima che la fasciopatia plantare sia responsabile del 15% di tutti i sintomi riferiti al piede nella popolazione generale, senza differenze significative tra uomini e donne. L'incidenza è maggiore tra i 40 e i 60 anni, ma colpisce anche persone più giovani — in particolare chi corre o pratica sport con alto impatto sul piede. Tra i corridori, la fascite plantare rappresenta circa l'8% di tutti gli infortuni da running, rendendola una delle patologie più comuni in questa categoria. Ma è un errore considerarla una patologia solo degli sportivi: chi trascorre molte ore in piedi sul lavoro — commessi, insegnanti, operai, cuochi — è ugualmente a rischio, così come le persone in sovrappeso, per le quali il carico sulla fascia plantare è strutturalmente aumentato. La stessa revisione sistematica identifica l'indice di massa corporea elevato (BMI) come uno dei fattori di rischio con il consenso più robusto nella letteratura. Tra i fattori strutturali, la ridotta dorsiflessione della caviglia — spesso legata alla retrazione del polpaccio e del tendine d'Achille — è un predittore costante: quando il piede non riesce a flettersi verso la gamba in modo sufficiente, la fascia plantare deve sopportare tensioni maggiori ad ogni passo. Come riconoscerla: i sintomi tipici Il sintomo principale è il dolore puntorio sotto il tallone, localizzato sul bordo mediale del calcagno — esattamente dove la fascia si inserisce sull'osso. La caratteristica che rende la tallonite quasi inconfondibile è il momento in cui il dolore è peggiore: i primi passi del mattino, dopo ore di riposo notturno in cui il piede è rimasto in posizione di flessione plantare (cioè con le dita verso il basso, come quando si dorme). Durante la notte, la fascia plantare tende ad accorciarsi. I primi passi la stirano bruscamente, e questo produce la fitta acuta al tallone. Dopo 5-10 minuti di camminata, la fascia si "riscalda" e il dolore si attenua — il cosiddetto effetto riscaldamento, tipico delle tendinopatie. Il dolore tende poi a ripresentarsi dopo lunghe sessioni di stazione eretta o alla fine della giornata. Nelle fasi croniche, la dinamica cambia: il dolore diventa più costante, presente anche a riposo, meno soggetto al miglioramento dopo i primi minuti di camminata. È il segnale che il processo non è più solo infiammatorio ma ha coinvolto la struttura del tessuto connettivo della fascia, che ha subito modificazioni degenerative. Un test clinico semplice ma specifico per la fascite plantare consiste nella pressione con il pollice sul tubercolo mediale del calcagno a piede in dorsiflessione: in caso di fasciopatia, la manovra riproduce esattamente il dolore caratteristico. È uno dei test più usati nella valutazione fisioterapica iniziale. Perché compare: cause e fattori predisponenti Fattori biomeccanici La retrazione del tendine d'Achille e dei muscoli del polpaccio (gastrocnemio e soleo) è il fattore biomeccanico più frequentemente associato alla fascite plantare. Quando questi muscoli sono accorciati, il piede non riesce a flettersi sufficientemente verso la tibia durante la camminata, e il carico si scarica in modo anomalo sulla fascia plantare. È per questo che lo stretching del polpaccio è tra le prime indicazioni terapeutiche: non è un trattamento generico, ma risponde a una causa specifica e documentata. Le alterazioni morfologiche del piede — piede piatto con eccesso di pronazione, piede cavo con arco rigido e poco ammortizzato — modificano la distribuzione dei carichi e possono predisporre alla fascite plantare. La valutazione dell'appoggio plantare e della camminata è quindi parte integrante dell'inquadramento clinico. Fattori di carico e calzature Un aumento improvviso del volume di attività — cominciare a correre senza progressione adeguata, aumentare le ore in piedi al lavoro, iniziare un percorso di cammino su superfici dure — è uno dei trigger più comuni. Le calzature senza sufficiente ammortizzazione o supporto all'arco amplificano il problema. Chi lavora in piedi su pavimenti rigidi per molte ore al giorno è particolarmente esposto. Il trattamento: cosa funziona davvero La fascite plantare risponde bene al trattamento conservativo nella grande maggioranza dei casi, ma richiede pazienza e un approccio strutturato. La chiave sta nell'integrare più interventi: nessuno da solo è sufficiente quanto la loro combinazione. Stretching e rinforzo muscolare Lo stretching della fascia plantare e del complesso gastrocnemio-soleo è l'intervento con la base di evidenza più consolidata nella fase acuta e subacuta. Va eseguito con costanza, più volte al giorno, e non deve produrre dolore intenso. Il rinforzo progressivo dei muscoli intrinseci del piede e dei muscoli che controllano la pronazione è altrettanto importante: una fascia plantare supportata da una muscolatura efficiente sopporta carichi maggiori senza deteriorarsi. Le onde d'urto: il trattamento di elezione per i casi cronici Quando la fascite plantare supera le 6-8 settimane di durata senza rispondere sufficientemente al trattamento conservativo di base, le onde d'urto diventano il trattamento di elezione. I dati a supporto sono tra i più robusti in fisioterapia muscolo-scheletrica. Una meta-analisi pubblicata su PubMed nel 2022 (Rhim et al.), che ha analizzato 236 studi randomizzati controllati per un totale di oltre 15.400 pazienti, ha trovato che a medio e lungo termine l'unica terapia che mantiene un'efficacia superiore al controllo nel ridurre il dolore da fascite plantare è la terapia extracorporea a onde d'urto. Tutti gli altri interventi tendono a perdere il vantaggio terapeutico nel tempo; le onde d'urto no. Al Centro Medico Pagge Dallarovere sono disponibili sia onde d'urto radiali che onde d'urto focali — due modalità tecnicamente distinte con meccanismi d'azione complementari. Le onde d'urto radiali agiscono in modo più diffuso sulla zona di inserzione della fascia e sui tessuti circostanti. Le onde d'urto focali concentrano l'energia in un punto preciso, raggiungendo profondità maggiori con effetti biologici più mirati: stimolano la neoangiogenesi, favoriscono la rigenerazione del collagene e interrompono il ciclo del dolore cronico attraverso l'iperstimolazione delle terminazioni nervose. La scelta tra i due tipi — o la loro combinazione — dipende dalla fase e dalla presentazione clinica del singolo paziente. Un aspetto che sorprende molti pazienti: l'effetto biologico di picco delle onde d'urto si registra generalmente 4-6 settimane dopo la fine del ciclo di trattamento, non immediatamente. Il dolore può ridursi prima, ma la rigenerazione tissutale avviene più lentamente. Per questo è importante non sovraccaricare il piede nelle settimane successive alle sedute, anche se il dolore sembra migliorato. Gli ultrasuoni ad alta frequenza Gli ultrasuoni ad alta frequenza disponibili al Centro sono uno strumento complementare utile soprattutto nelle fasi di transizione tra la fase acuta e quella di recupero funzionale. Agiscono sul tessuto connettivo della fascia attraverso micro-effetti meccanici e termici, favorendo il rimodellamento delle fibre collagene alterate e riducendo l'edema pertendineo. Vengono spesso utilizzati in preparazione o in integrazione al ciclo di onde d'urto. La valutazione posturale e dell'appoggio plantare Trattare il tallone senza capire perché si è infiammato è una strategia a breve termine. Se all'origine del problema c'è un'alterazione della biomeccanica del piede — eccesso di pronazione, rigidità della caviglia, catene muscolari squilibrate — il rischio di recidiva è alto. La pedana baropodometrica disponibile al Centro Medico Pagge Dallarovere permette di analizzare in modo preciso e oggettivo la distribuzione del carico plantare durante la stazione eretta e la camminata, identificando le asimmetrie e i sovraccarichi che alimentano la fasciopatia. Questa valutazione guida le scelte terapeutiche e, quando necessario, orienta verso la prescrizione di ortesi plantari personalizzate. Il nostro approccio al Centro Medico Pagge Dallarovere Al Centro Medico Pagge Dallarovere di Saluzzo, la tallonite viene affrontata con una valutazione iniziale che non si ferma al piede. Il Metodo Pagge parte dalla persona nella sua globalità: la biomeccanica del piede non può essere compresa isolandola dalla caviglia, dal ginocchio, dall'anca, dalla postura dell'intera catena cinematica. Una tallonite ricorrente spesso ha radici lontane dal punto di dolore. Il percorso terapeutico standard per la fasciopatia plantare al Centro prevede una fase di riduzione dell'infiammazione e del dolore acuto — con ultrasuoni ad alta frequenza, lavoro manuale sui tessuti molli e indicazioni di carico — seguita, quando indicato, da un ciclo di onde d'urto radiali o focali. In parallelo si avvia il lavoro attivo: stretching strutturato del polpaccio e della fascia, rinforzo progressivo della muscolatura del piede, rieducazione del passo. La pedana baropodometrica entra in gioco nella fase di valutazione e, di nuovo, nel monitoraggio dei risultati. Vedere con dati oggettivi come cambia la distribuzione del carico nel corso del trattamento è uno strumento di verifica prezioso, sia per il clinico che per il paziente. Chi cerca fisioterapia per tallonite o fascite plantare a Saluzzo, Cuneo, Savigliano o nelle zone della provincia di Cuneo può contattare il Centro per una prima valutazione. Il Centro si trova in Via Revello 38/M a Saluzzo. Prognosi: quanto dura e come prevenire le recidive Con il trattamento appropriato, la maggioranza dei pazienti con fascite plantare ottiene un miglioramento significativo entro 3-6 mesi. I casi trattati precocemente — entro le prime 6-8 settimane dall'esordio — rispondono più rapidamente e con risultati più stabili. I casi cronici (oltre 6 mesi di sintomi) richiedono tempi più lunghi e beneficiano maggiormente dal ciclo di onde d'urto. Le recidive sono possibili, soprattutto se i fattori predisponenti non vengono corretti. Mantenere uno stretching regolare del polpaccio, scegliere calzature con sufficiente ammortizzazione, evitare aumenti bruschi dell'attività fisica e mantenere un peso corporeo adeguato sono i principali strumenti di prevenzione. Chi ha avuto episodi ripetuti di fascite plantare può beneficiare di un programma di rinforzo del piede come lavoro di mantenimento a lungo termine. Contatta il Centro Medico Pagge Dallarovere Se il dolore al tallone si ripete ogni mattina da più di qualche settimana, o se hai già provato stretching e riposo senza risultati duraturi, il team del Centro Medico Pagge Dallarovere è disponibile per una valutazione personalizzata a Saluzzo. Una prima valutazione permette di capire in quale fase si trova la tua fasciopatia, quale combinazione di trattamenti è più indicata per il tuo caso, e costruire un percorso che riduca il rischio di recidiva — non solo il dolore nell'immediato. Centro Medico Pagge Dallarovere Via Revello 38/M – Saluzzo (CN) Telefono: 3792121411 Fonti e riferimenti scientifici Rhim HC, Kwon J, Park J, Borg-Stein J, Tenforde AS. A Systematic Review of Systematic Reviews on the Epidemiology, Evaluation, and Treatment of Plantar Fasciitis. Life (Basel). 2021 Dec 4;11(12):1287. doi:10.3390/life11121287. PMID: 34947818. Morrissey D, et al. Clinical practice guidelines for the management of plantar fasciitis: a best practice guide. Br J Sports Med. 2021. doi:10.1136/bjsports-2019-101970. Guo CM, et al. Effects of therapeutic interventions on pain due to plantar fasciitis: A systematic review and meta-analysis. J Rehabil Med. 2022;54. PMID: 36571559. Gómez-Bernal A, et al. Efficacy of extracorporeal shockwave therapy, compared to corticosteroid injections, on pain, plantar fascia thickness and foot function in patients with plantar fasciitis: A systematic review and meta-analysis. J Rehabil Med. 2024. PMID: 38738305. Mansur NSB, et al. Extracorporeal shock wave therapy shows comparative results with other modalities for the management of plantar fasciitis: A systematic review and meta-analysis. J Orthop. 2024;47. doi:10.1016/j.jor.2024.239X. Buchanan BK, Kushner D. Plantar Fasciitis. StatPearls. National Library of Medicine (NIH/NCBI). Aggiornamento 2023. https://www.ncbi.nlm.nih.gov/books/NBK431073/
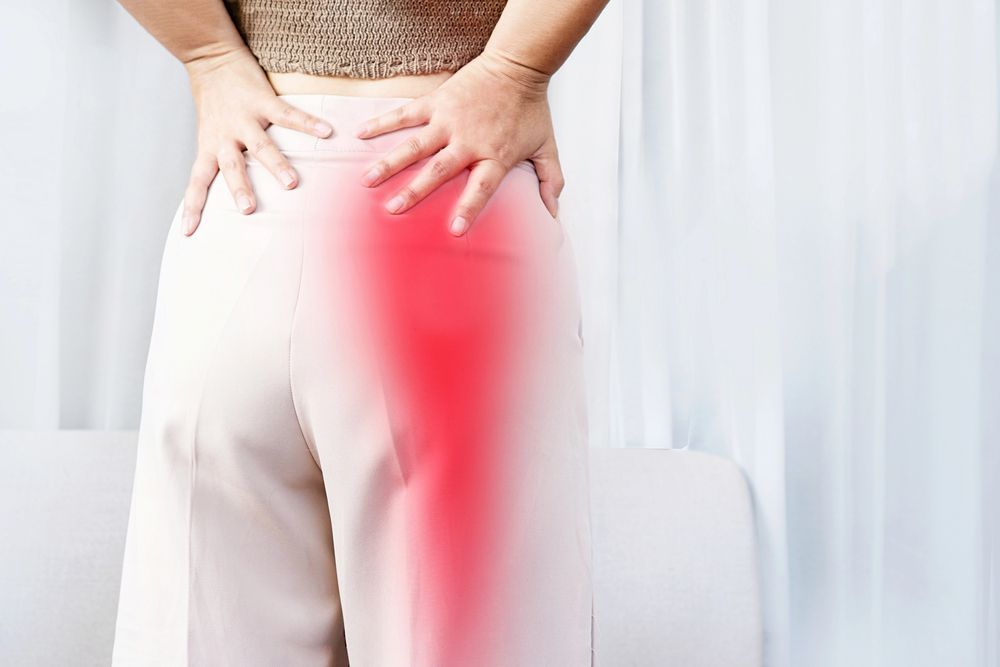
Comincia con un dolore alla schiena bassa. Poi, quasi di soppiatto, scende: prima al gluteo, poi alla coscia, poi al polpaccio, fino al piede. A volte è un bruciore, a volte una scarica elettrica, a volte un intorpidimento che ti fa perdere la sensazione delle dita del piede. In alcuni momenti passa; in altri, mettersi le scarpe al mattino diventa un'impresa. Chi ha vissuto un episodio di lombosciatalgia sa che non è «solo mal di schiena». È un dolore che segue un percorso preciso, che risponde male alla posizione seduta, che peggiora con la tosse, che ti sveglia di notte se ti giri nel modo sbagliato. E soprattutto: è un dolore che spaventa, perché spesso arriva senza un motivo apparente e non si capisce bene dove finisce. Questo articolo spiega cosa succede nella lombosciatalgia, perché il dolore percorre quella strada lunga dalla schiena al piede, e come un percorso fisioterapico strutturato può ridurlo in modo significativo — nella maggior parte dei casi, senza bisogno di interventi invasivi. Lombalgia e lombosciatalgia: una distinzione importante Il mal di schiena — la lombalgia — è la condizione muscolo-scheletrica più diffusa al mondo. Il Global Burden of Disease Study 2021, pubblicato su The Lancet Rheumatology, stima una prevalenza globale standardizzata per età del 7,5%, con circa 619 milioni di persone colpite nel 2020, e proiezioni che portano a oltre 840 milioni entro il 2050. La lombosciatalgia è qualcosa di diverso, e più specifico: è la combinazione di dolore lombare con dolore radicolare lungo il nervo sciatico. Il nervo sciatico è il nervo più lungo del corpo umano — nasce dalle radici nervose lombari e sacrali tra L4 e S3, scende lungo la parte posteriore della coscia e si divide poi in rami che raggiungono la gamba e il piede. Quando una di queste radici viene compressa o irritata, il dolore percorre tutto o parte di questo percorso. La distinzione tra lombalgia semplice e lombosciatalgia conta perché cambia tutto: il meccanismo, la valutazione clinica, il trattamento e la prognosi. Chi ha solo lombalgia ha un problema diverso da chi ha lombosciatalgia — anche se entrambi descrivono la propria condizione come «mal di schiena». Quanto è diffusa: i numeri della sciatica La lombosciatalgia — nella letteratura internazionale indicata come lumbar radiculopathy o sciatica — colpisce una quota significativa della popolazione adulta. Secondo StatPearls (NIH/NCBI), l'incidenza annua si stima tra l'1% e il 5%, con un'incidenza lifetime compresa tra il 10% e il 40% della popolazione. Il picco si colloca intorno alla quarta decade di vita, con una distribuzione sostanzialmente simile tra uomini e donne. Una revisione sistematica pubblicata sul Journal of General Internal Medicine (2019) riporta una prevalenza puntuale della radicolopatia lombare compresa tra l'1,6% e il 13,4%, con la fascia 45-64 anni come quella più colpita. Sono numeri che rendono la lombosciatalgia tutt'altro che una condizione rara: in Italia, sulla base di queste stime, si parla di diversi milioni di persone che la affrontano nel corso della vita. La notizia meno nota — ma importante — è che la prognosi spontanea è generalmente favorevole: la maggioranza degli episodi acuti si risolve entro 6-12 settimane con trattamento conservativo. Il problema è che «risolversi» non significa sempre «tornare completamente come prima», e una quota non trascurabile di pazienti sviluppa una forma cronica o recidivante che richiede gestione a lungo termine. Perché compare: le cause della lombosciatalgia La causa più frequente di lombosciatalgia è la compressione di una radice nervosa lombare da parte di un'ernia del disco intervertebrale. Il disco è la struttura ammortizzante posta tra due vertebre: quando il suo nucleo interno fuoriesce — parzialmente o completamente — può premere sulla radice nervosa che esce in quel livello. Il risultato è l'infiammazione e l'irritazione del nervo, con il dolore che si irradia lungo il suo percorso. Non è però l'unica causa. La stenosi del canale spinale — un restringimento del canale attraverso cui passano le radici nervose, spesso legato alla spondiloartrosi nei pazienti più anziani — produce un quadro di lombosciatalgia di tipo degenerativo, spesso bilaterale e aggravato dalla deambulazione prolungata. La spondilolistesi, cioè lo scivolamento di una vertebra rispetto all'altra, può comprimere le radici nervose in modo analogo. Esistono poi cause meno frequenti ma non trascurabili: tumori spinali, ascessi, ematomi epidurali, patologie vascolari. Queste rappresentano una piccola minoranza dei casi, ma il fisioterapista formato è in grado di riconoscere i segnali d'allarme — le cosiddette red flags — che orientano verso una valutazione medica urgente prima di intraprendere qualsiasi trattamento. I fattori di rischio Un'umbrella review pubblicata su Spine (2018), che ha sintetizzato 15 revisioni sistematiche su 134 studi di coorte, ha identificato i principali fattori di rischio per lombalgia e sciatica. Tra i più rilevanti: età avanzata, scarsa salute generale, stress fisico sulla colonna (in particolare le vibrazioni meccaniche, tipiche di chi guida mezzi pesanti o macchinari), fumo di sigaretta e fattori psicologici come ansia e depressione. I coefficienti di rischio associati variano tra 1,26 e 13 rispetto alla popolazione senza questi fattori. Una nota importante: i fattori psicologici non sono «nella testa» del paziente nel senso sminuente del termine. Sono meccanismi biologici documentati che amplificano la sensibilizzazione del sistema nervoso e rendono il dolore più persistente. Riconoscerli fa parte di una valutazione clinica completa. Come si manifesta: i sintomi della lombosciatalgia Il quadro clinico tipico prevede dolore lombare associato a dolore che scende lungo la gamba, seguendo il percorso del nervo sciatico o di uno dei suoi rami. A seconda del livello della radice compressa, il dolore può distribuirsi nella parte posteriore o laterale della coscia, nel polpaccio, nel piede. Oltre al dolore, sono frequenti le parestesie: formicolio, intorpidimento, sensazione di corrente elettrica lungo la gamba. In alcuni casi si manifesta riduzione della forza muscolare: difficoltà a estendere il piede (L4-L5) o a sollevare il tallone da terra (S1). Questi segni neurologici — forza ridotta, riflessi alterati, sensibilità diminuita — indicano un coinvolgimento radicolare più significativo e richiedono una valutazione accurata. Un elemento clinicamente utile è la posizione che modifica il dolore. Nella lombosciatalgia da ernia discale, la posizione seduta tende ad aggravare i sintomi, mentre sdraiati o in piedi si sta meglio. Nella stenosi del canale spinale il meccanismo è opposto: camminare peggiora i sintomi, fermarsi o piegarsi in avanti li allevia. Questa differenza — apparentemente banale — orienta significativamente la diagnosi e il piano di trattamento. Il dolore che peggiora con la tosse, gli starnuti o lo sforzo è un segno classico di aumento della pressione intradiscale, tipicamente associato all'ernia del disco. Chi lo sperimenta descrive spesso una sensazione di «scarica» improvvisa lungo la gamba ogni volta che tossisce. Come si valuta: dalla clinica all'imaging La valutazione della lombosciatalgia si basa sull'anamnesi e sull'esame clinico neurologico. Il fisioterapista o il medico analizza la distribuzione del dolore, i movimenti che lo modificano, e la presenza di segni neurologici. Il Straight Leg Raise — il test in cui si solleva la gamba tesa con il paziente sdraiato — è il test clinico più utilizzato per rilevare la tensione neurale delle radici lombari basse (L4, L5, S1): risulta positivo quando riproduce il dolore radicolare a un'angolazione inferiore a 70 gradi. Le linee guida NICE, recepite in Italia dalla Fondazione GIMBE, sono esplicite sulla gestione dell'imaging: la TAC e la risonanza magnetica non sono raccomandate come esami di prima istanza nella lombosciatalgia non complicata. Le alterazioni riscontrabili all'imaging — protrusioni, piccole ernie, degenerazione discale — sono estremamente frequenti anche in persone completamente asintomatiche, e la loro presenza non correla necessariamente con l'intensità dei sintomi. Richiedere imaging in modo sistematico prolunga l'iter diagnostico, genera ansia e spesso porta a trattamenti invasivi non necessari. La risonanza magnetica è indicata quando i sintomi neurologici sono progressivi o severi, quando si sospettano cause non meccaniche, o quando si sta valutando un intervento chirurgico. In tutti gli altri casi, la valutazione clinica è sufficiente per impostare un percorso fisioterapico efficace. Fisioterapia nella lombosciatalgia: cosa dice la ricerca Tutte le principali linee guida internazionali — NICE, OMS, Clinical Practice Guidelines della NASS americana — concordano nel collocare la fisioterapia al centro del trattamento conservativo della lombosciatalgia. Questo non significa che la fisioterapia funzioni allo stesso modo in tutti i casi: dipende dalla fase (acuta, subacuta, cronica), dall'irritabilità dei sintomi, dalla presenza o assenza di deficit neurologici. La fase acuta: gestire il dolore senza bloccarsi Nella fase acuta, l'obiettivo principale è ridurre l'irritabilità del nervo e mantenere la funzione. Contrariamente a quanto si potrebbe pensare, il riposo assoluto a letto non è raccomandato dalle linee guida — al contrario, il riposo prolungato è associato a prognosi peggiore. L'indicazione è mantenere un livello di attività compatibile con i sintomi, evitando le posizioni e i movimenti che aumentano il dolore radicolare in modo significativo. Il laser ad alta potenza disponibile al Centro Medico Pagge Dallarovere è uno degli strumenti più efficaci in questa fase: penetrando nei tessuti profondi, riduce l'infiammazione locale a livello della radice nervosa e del disco, modulando la risposta algica e creando le condizioni per avviare il lavoro attivo. Non sostituisce l'esercizio, ma abbrevia la finestra di tempo in cui il dolore è troppo intenso per lavorare in modo progressivo. L'esercizio terapeutico: il trattamento fondamentale Superata la fase più acuta, l'esercizio terapeutico diventa il cardine del trattamento. Una revisione sistematica con network meta-analisi pubblicata sugli Archives of Physical Medicine and Rehabilitation (Zaina et al., 2023), commissionata dall'OMS per sviluppare i propri pacchetti di intervento per la riabilitazione, ha identificato l'esercizio terapeutico tra gli interventi con maggiore evidenza di efficacia nella lombalgia con e senza radicolopatia. Il tipo di esercizio viene scelto sulla base della presentazione clinica del paziente: esercizi di estensione lombare (secondo il protocollo McKenzie) in chi ha un'ernia discale che risponde favorevolmente all'estensione; esercizi di stabilizzazione e rinforzo del core in chi ha una componente di instabilità segmentaria; esercizi neurali — le tecniche di mobilizzazione del nervo sciatico — in chi ha alta tensione neurale con scarsa mobilità della gamba. La mobilizzazione neurale è una componente spesso trascurata ma fondamentale: il nervo sciatico, quando infiammato e compresso, tende a perdere la propria scivolabilità nei tessuti circostanti. Tecniche specifiche di scivolamento e tensione neurale, praticate con la giusta progressione, riducono questa aderenza e migliorano significativamente la mobilità e il dolore. Terapia manuale Le mobilizzazioni vertebrali lombari e le tecniche di terapia manuale sui tessuti molli contribuiscono a ridurre il dolore e migliorare la mobilità nelle fasi subacuta e cronica. Agiscono riducendo la contrattura muscolare protettiva che si instaura intorno al segmento doloroso, migliorando la circolazione locale e modulando la trasmissione del dolore a livello nervoso. Non sono tecniche risolutive da sole, ma aumentano l'efficacia dell'esercizio quando usate in combinazione. Quando è urgente: i segnali da non ignorare La grande maggioranza delle lombosciatalgie rientra in un quadro meccanico trattabile in modo conservativo. Esistono tuttavia segnali che richiedono una valutazione medica immediata, prima di qualsiasi trattamento fisioterapico. Il più importante è la sindrome della cauda equina: perdita di controllo della vescica o dell'intestino, intorpidimento nella zona perineale (a sella di cavallo), debolezza bilaterale alle gambe. Si tratta di un'emergenza neurochirurgica che richiede intervento rapido. Altri segnali d'allarme includono: dolore che peggiora progressivamente a riposo o di notte senza alleviamento, perdita di peso involontaria, febbre associata al dolore spinale, storia recente di tumore, trauma vertebrale diretto. Il fisioterapista del Centro è formato per riconoscere questi segnali e indirizzare immediatamente il paziente verso la valutazione medica specialistica appropriata. Il nostro approccio al Centro Medico Pagge Dallarovere Al Centro Medico Pagge Dallarovere di Saluzzo, la lombosciatalgia viene affrontata con un protocollo di valutazione specifico che distingue le diverse presentazioni cliniche — ernia discale acuta, stenosi degenerativa, sciatica cronica — per costruire un percorso terapeutico coerente con il quadro di ogni singolo paziente. La valutazione iniziale include il triage neurologico — per escludere le situazioni che richiedono invio urgente — e una valutazione funzionale completa secondo il Metodo Pagge. Questo significa analizzare non solo il tratto lombare, ma anche le strutture correlate: l'anca, la pelvi, la mobilità neurale dell'arto inferiore. Spesso la lombosciatalgia non è spiegabile solo da ciò che accade a livello del disco: la rigidità dell'anca, l'accorciamento degli ischio-crurali, i pattern posturali scorretti contribuiscono a mantenere il nervo in uno stato di tensione anche quando la causa strutturale principale si è ridotta. Il percorso terapeutico integra laser ad alta potenza per la gestione della fase infiammatoria acuta, terapia manuale, mobilizzazione neurale progressiva ed esercizio terapeutico personalizzato. La Squadra del Rachide garantisce continuità nel percorso, con aggiornamenti periodici degli obiettivi man mano che i sintomi si modificano. Un elemento che distingue l'approccio del Centro è la collaborazione con il medico di riferimento del paziente quando il quadro clinico lo richiede: la lombosciatalgia non è sempre gestibile dal solo fisioterapista, e sapere quando è necessario un approfondimento diagnostico o una valutazione specialistica è parte del servizio offerto. Il Centro si trova in Via Revello 38/M a Saluzzo ed è un punto di riferimento per la fisioterapia della lombosciatalgia e della sciatica nella provincia di Cuneo. Chi ha dolore lombare irradiato alla gamba e cerca un fisioterapista a Saluzzo, Cuneo, Savigliano o nelle zone limitrofe può contattare il Centro per una valutazione iniziale. Prognosi e prevenzione delle recidive La lombosciatalgia acuta da ernia discale ha, nella maggior parte dei casi, una prognosi favorevole con trattamento conservativo. Studi di imaging hanno mostrato che le ernie discali tendono a ridursi spontaneamente nel tempo — le ernie espulse si riducono in media più rapidamente di quelle contenute, spesso dell'80-100% entro 12-24 mesi. Il dolore, di conseguenza, si riduce prima che la guarigione strutturale sia completa, perché l'infiammazione cede più rapidamente della risoluzione meccanica. Il rischio principale è la recidiva. Chi ha avuto un episodio di lombosciatalgia ha una probabilità significativa di ripeterne uno nel corso della vita, soprattutto se i fattori di rischio sottostanti — debolezza della muscolatura stabilizzatrice, pattern posturali scorretti, stile di vita sedentario — non vengono affrontati. La fisioterapia non è solo cura: è anche prevenzione attiva delle recidive, attraverso la costruzione di una colonna più resistente e di una persona più consapevole del proprio corpo. Contatta il Centro Medico Pagge Dallarovere Se stai vivendo dolore lombare che si irradia lungo la gamba, formicolio o intorpidimento al piede, o se hai avuto una diagnosi di lombosciatalgia e stai cercando un percorso fisioterapico a Saluzzo o nella provincia di Cuneo, il team del Centro Medico Pagge Dallarovere è disponibile per una valutazione personalizzata. Non aspettare che il dolore cronicizzi: un intervento precoce e mirato riduce i tempi di recupero e il rischio di recidiva. La prima valutazione permette di capire il tuo quadro specifico e costruire un percorso che risponda davvero alla tua situazione. Centro Medico Pagge Dallarovere Via Revello 38/M – Saluzzo (CN) Telefono: 3792121411 Fonti e riferimenti scientifici Ferreira GE, Howard K, Henderson JV, et al. Global, regional, and national burden of low back pain, 1990–2020, its attributable risk factors, and projections to 2050: a systematic analysis of the Global Burden of Disease Study 2021. Lancet Rheumatol. 2023;5(6):e316-e329. doi:10.1016/S2665-9913(23)00098-X. StatPearls – Sciatica. National Library of Medicine (NIH/NCBI). Aggiornamento 2024. https://www.ncbi.nlm.nih.gov/books/NBK507908/ Oliveira CB, Maher CG, Pinto RZ, et al. Clinical practice guidelines for the management of non-specific low back pain in primary care: an updated overview. Eur Spine J. 2018;27(11):2791-2803. PMID: 29971708. Zaina F, Côté P, Cancelliere C, et al. A systematic review of Clinical Practice Guidelines for Persons With Non-specific Low Back Pain With and Without Radiculopathy: Identification of Best Evidence for Rehabilitation to Develop the WHO's Package of Interventions for Rehabilitation. Arch Phys Med Rehabil. 2023;104(10):1913-1927. doi:10.1016/j.apmr.2023.03.011. Konstantinou K, Dunn KM. Sciatica: review of epidemiological studies and prevalence estimates. Spine. 2008;33(22):2464-2472. PMID: 18923337. National Institute for Health and Care Excellence (NICE). Low back pain and sciatica in over 16s: assessment and management. NICE guideline NG59. Aggiornamento 2020. https://www.nice.org.uk/guidance/ng59