Quel sasso nella scarpa che non c'è: il neuroma di Morton
Bruciore e formicolio tra le dita del piede, come se ci fosse un sasso nella scarpa? Potrebbe essere il neuroma di Morton. Come lo trattiamo a Saluzzo.
C'è una sensazione che chi ha il neuroma di Morton conosce bene: quella di camminare su un sassolino, o su una piega del calzino, anche quando il calzino è perfettamente liscio e la scarpa non contiene nulla. Si cerca, si controlla, si aggiusta — e nulla. Il sasso non c'è. Ma il fastidio rimane.
A questa sensazione si aggiungono, nella forma tipica del neuroma, bruciori tra le dita, scosse elettriche che arrivano improvvise durante la camminata, intorpidimento delle dita del piede, e un dolore acuto che costringe a fermarsi, togliersi la scarpa e massaggiarsi il piede. Il sollievo è immediato — con la scarpa tolta il dolore cede quasi sempre — ma appena si rimette il piede in carico, ricomincia.
Il neuroma di Morton — o meglio, la neuropatia da compressione del nervo interdigitale, che è il termine tecnicamente più corretto — è tra le cause più frequenti di dolore all'avampiede. Nel nostro Centro a Saluzzo lo trattiamo regolarmente con un approccio conservativo strutturato che integra fisioterapia manuale, onde d'urto, laser ad alta potenza e valutazione baropodometrica. Nella grande maggioranza dei casi, con il percorso giusto, non è necessario arrivare alla chirurgia.
Cos'è davvero il neuroma di Morton
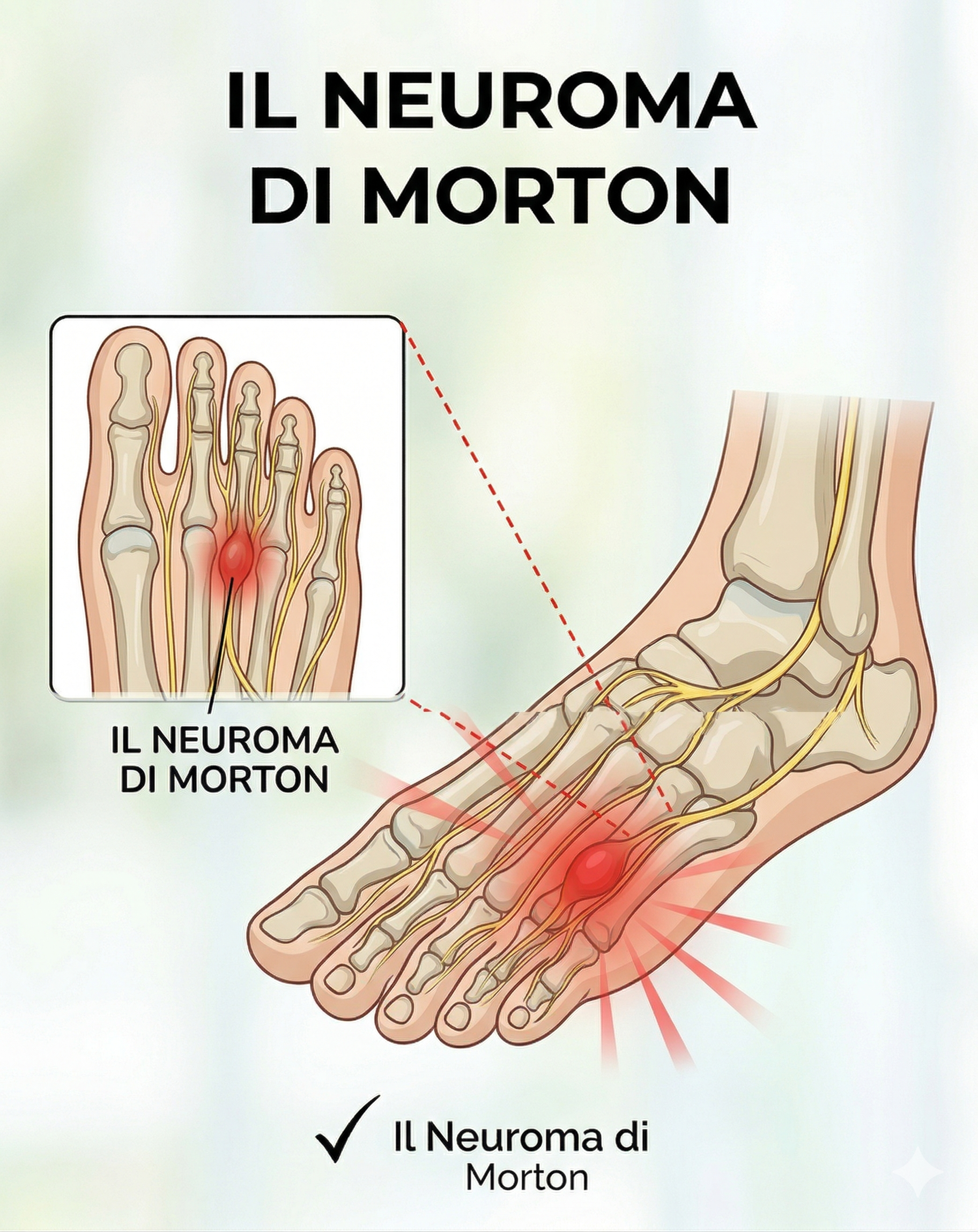
Nonostante il nome, il neuroma di Morton non è un vero neuroma — cioè non è un tumore nervoso. È più correttamente una fibrosi perineurale reattiva: un ispessimento del tessuto connettivo che circonda il nervo digitale comune mentre attraversa lo spazio tra due teste metatarsali. La compressione ripetuta nel tempo porta a microtraumi, infiammazione e progressivo accumulo di tessuto fibroso attorno al nervo.
La sede più colpita è il terzo spazio intermetatarsale — tra il terzo e il quarto metatarso — dove si verifica circa il 70% dei casi. Il secondo spazio (tra secondo e terzo metatarso) è la seconda localizzazione più frequente. La ragione anatomica è che in questi spazi il nervo è più vulnerabile alla compressione da parte del legamento intermetatarsale trasverso profondo, che lo sovrasta, e delle teste ossee che lo circondano lateralmente.
La condizione colpisce prevalentemente le donne, con un rapporto di circa 4:1 rispetto agli uomini, in un'età compresa tra i 40 e i 60 anni. Studi epidemiologici riportano che il neuroma di Morton è responsabile del 30-33% di tutti i casi di dolore all'avampiede — una quota rilevante che ne fa una delle patologie del piede più diffuse nell'adulto.
Perché compare: le cause meccaniche
Il meccanismo alla base del neuroma è meccanico: qualsiasi condizione che aumenti la compressione del nervo nello spazio intermetatarsale può favorirne lo sviluppo. Le scarpe a punta stretta comprimono lateralmente le teste metatarsali, schiacciando il nervo. I tacchi alti caricano l'avampiede in modo anomalo e forzano le dita in iperestensione — posizione che acuisce la compressione del nervo da parte del legamento trasverso. Non è un caso che il neuroma di Morton sia così frequente nelle donne.
Ma non sono solo le scarpe. Una volta nel nostro Centro riceviamo pazienti con neuroma di Morton che non hanno mai indossato un tacco alto in vita loro. Le cause strutturali del piede contano quanto le calzature: un piede piatto che collassa verso l'interno durante la camminata, un piede cavo che scarica il carico in modo concentrato sulle teste metatarsali, un alluce valgo che modifica la distribuzione dei carichi sull'avampiede, dita a martello che alterano la meccanica delle articolazioni metatarso-falangee. Tutti questi fattori possono generare la compressione cronica del nervo anche in chi calza scarpe comode.
L'attività sportiva ripetuta — in particolare la corsa, lo sci, il ciclismo — può essere un fattore precipitante, soprattutto quando si impugna troppo rigidamente il pedale o si corre su superfici dure con scarpe inadeguate. In questi pazienti l'esordio è spesso acuto dopo un periodo di allenamento intenso.
I sintomi: come si presenta nella vita reale
Il sintomo d'esordio è quasi sempre il dolore acuto all'avampiede durante la camminata, localizzato tra le dita o alla base di esse, con irradiazione verso le dita stesse. Il dolore peggiora durante la fase di spinta del passo — quando le dita si estendono e il nervo viene massimamente compresso — e si allevia immediatamente togliendo la scarpa o massaggiando il piede. Questo sollievo rapido con la scarpa tolta è uno dei segnali clinici più caratteristici.
Oltre al dolore possono essere presenti bruciore e formicolio tra le dita, scosse elettriche improvvise, sensazione di intorpidimento. La sensazione del «sasso» o della «piega del calzino» è descritta dalla maggioranza dei pazienti e riflette la presenza fisica dell'ispessimento nervoso, percepibile alla palpazione profonda dello spazio intermetatarsale. Nei casi più avanzati, il dolore può comparire anche con scarpe comode o addirittura a riposo, e un piccolo nodulo può essere palpabile sulla pianta del piede.
Un dato importante: i sintomi tendono a peggiorare progressivamente se la causa meccanica non viene corretta. Tollerare il dolore e continuare ad usare le stesse scarpe significa mantenere attiva la compressione che alimenta la fibrosi del nervo. Prima si interviene, meno fibrosi si accumula — e migliore è la risposta al trattamento conservativo.
Come arriviamo alla diagnosi
La diagnosi del neuroma di Morton si basa in primo luogo sull'esame clinico. I test che utilizziamo nella nostra valutazione sono semplici ma molto informativi. Il test di Mulder consiste nel comprimere lateralmente il piede tra le teste metatarsali mentre si preme plantarmente lo spazio interdigitale: il «clic» di Mulder — una sensazione di scatto accompagnata dalla riproduzione del dolore del paziente — ha un'ottima specificità diagnostica. Lo squeeze test, che comprime lateralmente l'intero avampiede, è un altro test utile per provocare i sintomi e confermare la localizzazione.
L'ecografia muscolo-tendinea è lo strumento di imaging di prima scelta: permette di visualizzare la massa ipoecogena del neuroma nello spazio intermetatarsale e di misurarne le dimensioni, che correlano con la risposta al trattamento. La risonanza magnetica viene riservata ai casi dubbi o quando è necessaria una diagnosi differenziale più approfondita — per escludere borsiti intermetatarsali, cisti sinoviali o altre cause di metatarsalgia.
Parte integrante della nostra valutazione è l'analisi baropodometrica del piede. La pedana baropodometrica di cui disponiamo ci permette di mappare la distribuzione del carico plantare durante la stazione eretta e la camminata, identificando le zone di sovraccarico dell'avampiede che contribuiscono alla compressione del nervo. Questo dato è fondamentale per impostare la correzione ortesica.
Come trattiamo: il nostro approccio
Il trattamento conservativo è la prima linea per il neuroma di Morton e deve essere tentato per almeno tre mesi prima di considerare approcci più invasivi. Nella nostra esperienza, la combinazione di correzione del carico, fisioterapia manuale e terapia strumentale produce risultati soddisfacenti nella grande maggioranza dei pazienti che si rivolgono a noi in fase precoce o intermedia.
Correzione del carico e calzature
Il primo passo — sempre — è eliminare o ridurre la causa della compressione. Questo significa modificare le calzature: punta larga, tacco non superiore a 3 cm, suola con adeguato ammortizzamento. Quando il problema è strutturale — piede piatto, distribuzione anomala del carico metatarsale — costruiamo un percorso integrato con il podologo per la realizzazione di ortesi plantari personalizzate su misura, basate sui dati della pedana baropodometrica. Un plantare con supporto metatarsale adeguato ridistribuisce il carico lontano dalla zona di compressione nervosa, riducendo l'irritazione meccanica che alimenta la fibrosi.
Onde d'urto: l'arma specifica per la fibrosi perineurale
Le onde d'urto rappresentano il trattamento fisioterapico strumentale con la base di evidenza più solida per il neuroma di Morton. Agiscono attraverso diversi meccanismi: riducono i livelli di citochine proinfiammatorie locali, hanno un effetto antiedemigeno, e — aspetto specifico per questa patologia — esercitano un'azione disgregante e fibrolitica sul tessuto fibroso perineurale che avvolge il nervo. Secondo studi clinici sul trattamento conservativo del neuroma, le onde d'urto producono beneficio documentato fino a 12 settimane, con risultati che si consolidano nel tempo quando associate alla correzione ortesica e agli altri interventi del percorso.
Nel nostro Centro disponiamo sia di onde d'urto radiali che focali. Per il neuroma di Morton utilizziamo preferibilmente le onde d'urto radiali, che consentono di trattare efficacemente la regione intermetatarsale con un'intensità modulabile sulla risposta del paziente. Il protocollo prevede tipicamente 3-5 sedute a cadenza settimanale.
Laser ad alta potenza
Il laser ad alta potenza che utilizziamo completa l'azione delle onde d'urto con un effetto antinfiammatorio e analgesico immediato, particolarmente utile nelle fasi di maggiore irritabilità. Riduce l'infiammazione locale del tessuto perineurale e modula la trasmissione del dolore attraverso le fibre nervose interessate, permettendo di lavorare con più comfort nelle fasi iniziali del percorso.
Ultrasuoni ad alta frequenza
Gli ultrasuoni ad alta frequenza vengono utilizzati nel trattamento del neuroma di Morton per la loro azione specifica sul tessuto connettivo: favoriscono il rimodellamento della fibrosi perineurale e migliorano la microcircolazione locale. Vengono spesso associati alle sedute di terapia manuale per potenziarne l'effetto.
Terapia manuale del piede
La terapia manuale sul piede è un componente spesso sottovalutato del trattamento del neuroma di Morton, ma nella nostra esperienza fa la differenza. Lavoriamo sulla mobilità delle articolazioni metatarso-falangee e intermetatarsali — spesso ridotta nei piedi con neuroma cronico — e sulle tensioni miofasciali plantari che alterano la meccanica del passo. Una volta recuperata la corretta mobilità articolare, il carico si distribuisce meglio e la compressione sul nervo si riduce.
Quando considerare altri percorsi
Il trattamento conservativo strutturato funziona bene nella maggioranza dei casi, ma non sempre è sufficiente. Esistono situazioni in cui orientiamo il paziente verso percorsi diversi o complementari. Quando dopo 3-6 mesi di trattamento conservativo adeguato i sintomi non mostrano miglioramento significativo, il passo successivo sono le infiltrazioni — di cortisone o di alcol sclerotizzante — che vengono eseguite da medici specialisti. Le infiltrazioni di corticosteroidi producono una riduzione del dolore nel 50% dei pazienti a 12 mesi, ma hanno un'alta percentuale di recidiva; quelle con alcol sclerotizzante hanno tassi di efficacia fino all'89% con multiple sedute, ma richiedono una valutazione attenta delle dimensioni e della consistenza del neuroma.
La chirurgia — che può essere una neurectomia o una decompressione del nervo — viene riservata ai casi refrattari a tutti i trattamenti conservativi e infiltrativi. Ha tassi di successo tra il 65% e il 95% a seconda della tecnica, ma comporta un periodo di recupero di almeno due settimane e, in una percentuale di casi, può lasciare alterazioni della sensibilità permanenti nelle dita del piede. È sempre l'ultima opzione, non la prima.
Come lavoriamo nel nostro Centro a Saluzzo
Al Centro Medico Pagge Dallarovere di Saluzzo, il neuroma di Morton viene affrontato con il nostro Metodo integrato che parte dalla comprensione della meccanica del piede del paziente specifico. Non tutti i neuromi di Morton hanno la stessa origine: quello di una donna che indossa i tacchi ogni giorno ha un'origine diversa da quello di un runner che ha aumentato il chilometraggio troppo rapidamente, che ha ancora un'origine diversa da quello di un paziente con piede piatto che non ha mai portato un'ortesi.
Per ognuno di questi pazienti costruiamo un percorso diverso. Utilizziamo la pedana baropodometrica per capire come il piede carica il terreno e dove si concentra la pressione sull'avampiede. Integriamo questa informazione con l'esame clinico del piede, la valutazione delle calzature abituali e la storia dei sintomi. Poi costruiamo il percorso: correzione del carico, onde d'urto, laser, ultrasuoni, terapia manuale — combinati e sequenziati in base alla risposta clinica del paziente.
Serviamo i pazienti di Saluzzo e della provincia di Cuneo. Chi ha dolore all'avampiede, bruciore o formicolio alle dita del piede, o una diagnosi di neuroma di Morton per cui cerca un percorso fisioterapico strutturato può contattarci al 3792121411.
Prognosi: cosa aspettarsi
La prognosi del neuroma di Morton con trattamento conservativo dipende fortemente dalla precocità della diagnosi e dall'efficacia della correzione del carico meccanico. Nei casi diagnosticati in fase precoce — quando la fibrosi perineurale è ancora limitata — il percorso conservativo produce risultati molto soddisfacenti: fino al 70% dei pazienti trae beneficio significativo da ortesi, fisioterapia e terapia strumentale combinate.
Nei casi più cronici, con fibrosi perineurale importante e neuroma di grandi dimensioni, i tempi si allungano e la percentuale di successo del conservativo si riduce. Ma anche in questi casi vale la pena tentare il percorso non invasivo prima di considerare le opzioni infiltrative o chirurgiche. La chirurgia, pur efficace, non è priva di rischi e può lasciare conseguenze che rendono il piede difficile da gestire nel lungo termine.
Un elemento che cambia tutto è la compliance sulle calzature. Pazienti che migliorano significativamente con il percorso fisioterapico ma poi tornano alle scarpe strette o con il tacco tendono a ricadere. La correzione delle abitudini calzaturiere non è un consiglio accessorio: è parte integrante del trattamento.
Contattaci
Se hai dolore all'avampiede, bruciore o formicolio tra le dita, o la sensazione persistente di camminare su qualcosa che non c'è, il nostro team al Centro Medico Pagge Dallarovere è disponibile per una valutazione. Distinguiamo le diverse cause di metatarsalgia, utilizziamo la pedana baropodometrica per analizzare il tuo piede, e costruiamo un percorso personalizzato che parte dalla meccanica — non solo dal sintomo.
Centro Medico Pagge Dallarovere
Via Revello 38/M – Saluzzo (CN)
Telefono: 3792121411
Fonti e riferimenti scientifici
- Valisena S, Petri GJ, Ferrero A. Treatment of Morton's neuroma: a systematic review. Foot Ankle Surg. 2018;24(4):271-281. PMID: 29409240.
- Matthews BG, Hurn SE, Harding MP, Henry RA, Ware RS. The effectiveness of non-surgical interventions for common plantar digital compressive neuropathy (Morton's neuroma): a systematic review and meta-analysis. J Foot Ankle Res. 2019;12:12. PMID: 30809275.
- Biz C, Crimì A, Mori F, et al. Morton's neuroma: a narrative review of the literature and proposal of a treatment algorithm. Int Orthop. 2025;49(4):975-987. PMID: 39708070.
- Jaai M, et al. Retrospective Study of Morton's Neuroma: Clinical, Paraclinical, and Therapeutic Assessment of 10 Cases. PMC: PMC11741685. 2024.
- Biz C, et al. Infiltrative Therapy of Morton's Neuroma: a Systematic Review of Different Treatment Options. Acta Biomed. 2022. PMC: PMC9437675.
- Medscape – Physical Medicine and Rehabilitation for Morton Neuroma. https://emedicine.medscape.com/article/308284-overview. Aggiornamento 2024.